Verhaltenshinweise
Informationen zu Verhaltenshinweisen nach chirurgischen Eingriffen
Schwellungen und leichte Schmerzen sind normale Erscheinungen. Bei auftretender Blutung beißen Sie auf die sterilen Tupfer. Sollte die Blutung nicht zum Stillstand kommen, kontaktieren Sie uns umgehend.
Nehmen Sie die von uns verschriebenen Medikamente nach Anweisung ein.
Verzichten Sie in den ersten 4 Wochen auf Wärmeeinwirkungen wie Sonnenbaden, Sauna, heiße Bäder und Solarium.
Sportliche Aktivitäten und körperliche Arbeit sollten Sie bis zu 4 Wochen einstellen.
- Verzichten Sie in den ersten 4 Wochen auf das Rauchen.
- Verwenden Sie keine Kältebeutel aus der Gefriertruhe, da Erfrierungen entstehen können. Kühlen Sie mit Kältebeutel aus dem Kühlschrank.
- Nach dem Eingriff sollten Sie sich die ersten 48 Stunden nicht bücken.
- Legen Sie sich in den ersten Stunden nach dem Eingriff nicht hin.
- Vermeiden Sie heiße und/ oder scharfe Getränke und Speisen.
- Verzichten Sie für mindestens 3 Tage nach dem Eingriff auf Alkohol.
- Reinigen Sie die Zähne außerhalb des Operationsgebietes und schonen Sie aber das OP-Gebiet. Vermeiden Sie Druck und Reibung am Zahnfleisch. Benutzen Sie daher die Munddesinfektion nach Vorschrift.
- Tragen Sie die Prothese ununterbrochen. Nehmen Sie diese nur zur Reinigung raus.
Sollten Sie unsicher sein, wie Sie sich verhalten müssen, oder sich fragen, ob bestimmte Erscheinungen normal sind, rufen Sie uns an. Im Falle eines Behandlungsbedarfs werden wir sofort eingreifen, im Falle einer harmlosen Situation können wir Ihnen alles erklären und Ihnen alle Fragen beantworten.
Wir wünschen Ihnen gute Besserung und bedanken uns bei Ihnen für Ihr Vertrauen!
Parodontitis
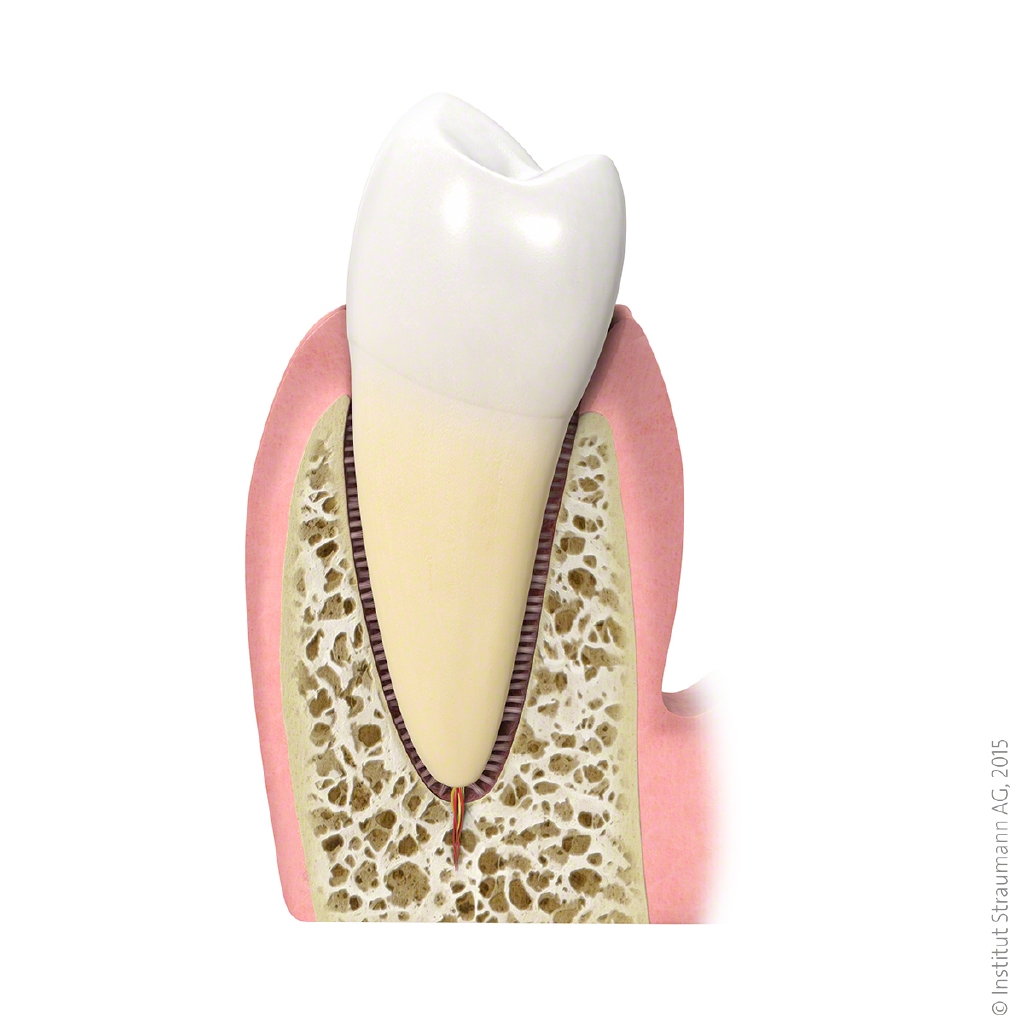
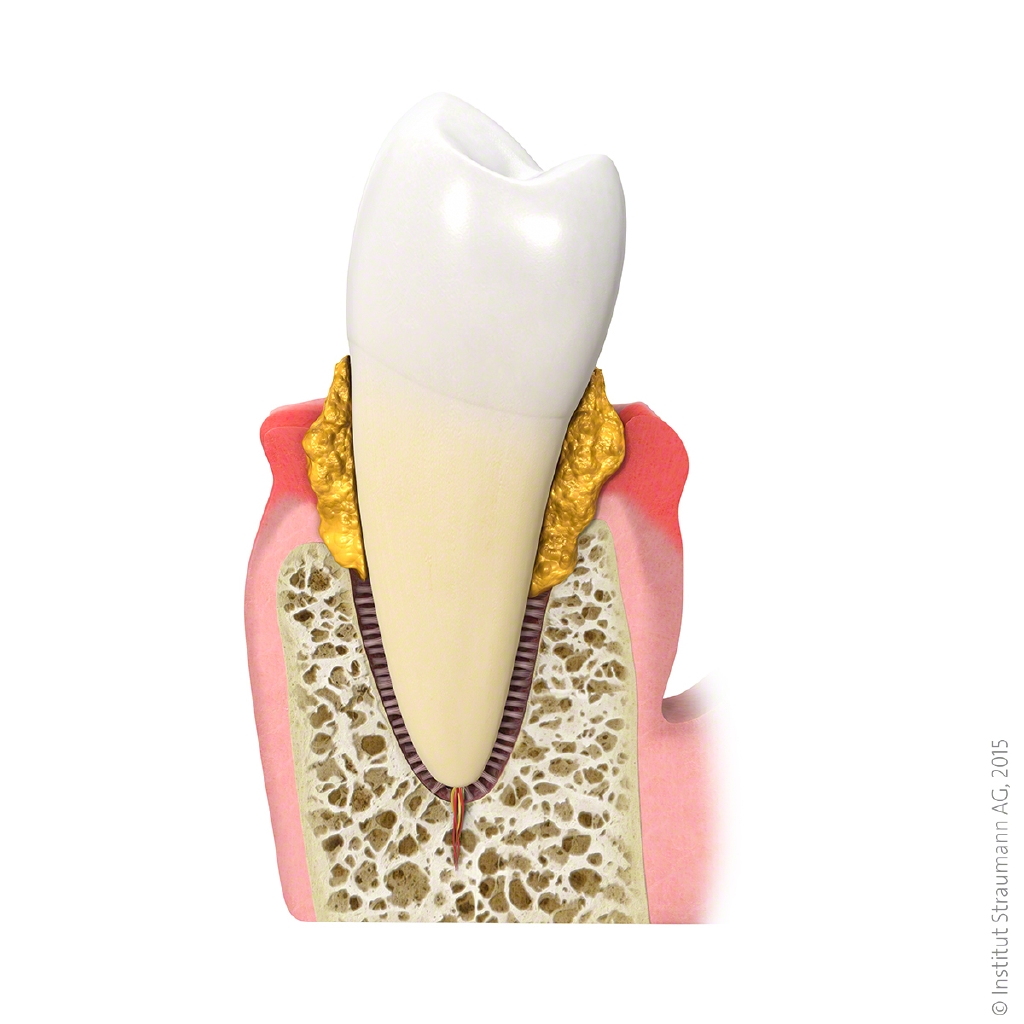 Die Parodontitis ist die Erkrankung des Zahnhalteapparates (Parodontium). Dieser besteht aus dem Zahnfleisch, das Zahnzement, dem Kieferknochen sowie der Wurzelhaut. Ursache hierfür ist oft eine ungenügende Mundhygiene, die zu Plaque führt. Dieser Biofilm ist ein schmieriger Zahnbelag aus Nahrungsresten, Sekreten und Bakterien, die sich vermehren. Durch den Stoffwechsel der Bakterien entstehen toxische Stoffe, diese schädigen und reizen das Zahnfleisch und sind die Hauptursache für die Gingivitis, der sogenannten Zahnfleischentzündung. Wird der Plaque nicht täglich beim Zähneputzen entfernt, verkalkt dieser zu Zahnstein. Die Entzündung schreitet in der Tiefe fort und führt zur Bildung immer tieferen Zahnfleischtaschen und zum Abbau des Parodonts (Parodontitis).
Die Parodontitis ist die Erkrankung des Zahnhalteapparates (Parodontium). Dieser besteht aus dem Zahnfleisch, das Zahnzement, dem Kieferknochen sowie der Wurzelhaut. Ursache hierfür ist oft eine ungenügende Mundhygiene, die zu Plaque führt. Dieser Biofilm ist ein schmieriger Zahnbelag aus Nahrungsresten, Sekreten und Bakterien, die sich vermehren. Durch den Stoffwechsel der Bakterien entstehen toxische Stoffe, diese schädigen und reizen das Zahnfleisch und sind die Hauptursache für die Gingivitis, der sogenannten Zahnfleischentzündung. Wird der Plaque nicht täglich beim Zähneputzen entfernt, verkalkt dieser zu Zahnstein. Die Entzündung schreitet in der Tiefe fort und führt zur Bildung immer tieferen Zahnfleischtaschen und zum Abbau des Parodonts (Parodontitis).
Welche Verlaufsform die Parodontitis annimmt, zeigt die Bakterienzusammensetzung im Plaque und das eigene Immunsystem. So kann der Verlauf des Entzündungsprozesses zum schnellen Abbau der Gewebe führen (akut) oder langsam (chronisch) voranschreiten.
Die Folgen einer solchen Erkrankung führen aber bei jeder Verlaufsform früher oder später zur Zahnlockerung, Zahnwanderung, Eiterbildung und schlussendlich zum Zahnverlust.
Parodontitis als krankmachende Ursache
Das Risiko, einen Herz- oder Hirninfarkt zu erleiden, ist bei einer Parodontalerkrankung 2x größer als bei den Risikofaktoren Rauchen und zu hohen Cholesterinwerten. Auch Arteriosklerose sowie eine Lungenentzündung und ein entzündliches Rheuma sind oft auf die Parodontitisbakterien zurückzuführen. Zudem führt die Erkrankung bei Schwangeren 7x häufiger zu untergewichtigen Frühgeburten.
Die Therapiemöglichkeiten einer Parodontitis bestimmen die parodontale Befundaufnahme und Diagnosestellung.
Um die für Sie am besten geeignete Therapie auszusuchen, muss zuvor eine genaue Diagnose erstellt werden. Zu der Befundaufnahme gehören:
Allgemeine Anamnese:
• Abklären des Allgemeinzustandes
• Erkrankungen
• Einnahme von Medikamenten
• Alkoholkonsum und Rauchgewohnheiten
• Gingivalbefund
• Feststellung des Entzündungsgrades mit dem Papillen-Blutungsindex oder Ainamo und Bay Index
• Einfärbung des Plaques
• Messung der Sondierungstiefen
• Messung der Zahnfleischtaschentiefen mit der Paro-Sonde
• Restattachament, Furkationsbefund
• Sondierung des Furkationseingangs und Dokumentierung (0-4)
• Röntgenstatus
Funktionsbefund:
• Vorzeitige Kontakte
• Parafunktion wie Bruxismus
• Überstehende Füllungen und Kronenränder
• Lückengebiss
• Kippungen
• Bestimmung der Zahnbeweglichkeit
Die gängigsten parodontalen Erkrankungen
Marginale Parodontitis (lokalisiert und generalisiert)
Ursachen:
• Plaque
• Zahnstein
• Funktionsstörungen
• Endogene Faktoren
Symptome:
• Alle Symptome der Gingivitis
• Taschenbildung mit Knochenabbau
• Langsame Verlaufsform
• Keine Schmerzen
Spätsymptome:
• Zahnlockerung
• Zahnwanderung
• Eiterbildung
• Zahnverlust
Aggressive Parodontitis (lokalisiert und generalisiert)
Bei dieser Form der Erkrankung sind die Patienten meist jünger als 30 Jahre und der Verlauf ist schubweise. Hier muss man mit massivem Attachmentverlust rechnen.
Ursachen:
• Genetische Faktoren (Immunreaktionen)
• Aggressive Bakterien
Symptome:
• Massive Gewebezerstörung
• Wenig Plaque, aber eine aggressive Bakterienansammlung
• Keine Schmerzen
Nekrotisierende Parodontitis
Ursachen:
• Zahnfleischentzündung (Gingivitis)
• Rauchen
• Stress
• Psychische Verfassung
• Disposition
Symptome:
• Zerfall der Papillen
• Schmerzen
• Eiterbildung
• Unangenehmer Mundgeruch
Parodontalabszesse
Abgekapselte Eiteransammlung im Gewebe, entstanden durch abgestorbene weiße Blutkörperchen, abgetötete Bakterien oder abgestorbene Gewebeteile (eingeschmolzenes Gewebe).
Ursache:
• Nicht behandelte Parodontitis
Symptome:
• Schmerzen
• Schwellung
• Fieber
• Zahnbeweglichkeit
Die genetische Disposition zu einer Krankheit ist bei einer Systemerkrankung anders als bei einem gesunden Menschen. Bei gleicher Mundhygiene kann mehr Karies, Plaque und Zahnstein entstehen.
Daher kann Parodontitis als Begleiterscheinung bei folgenden Allgemeinerkrankungen entstehen:
• Blutkrankheiten (HIV etc.)
• Genetische Störung
• Erbkrankheiten (z.B. Down-Syndrom)
• Diabetes mellitus
Behandlungsablauf
Der erste Behandlungsschritt bei der systematischen Parodontitisbehandlung ist die Entfernung der nicht erhaltungswürdigen Zähne. Danach folgt die Zahnreinigung unter Anästhesie, wobei Zahnstein und Konkremente entfernt werden. Die Wurzeloberfläche wird geglättet, damit zukünftig weniger Plaque haften bleibt, was Ihnen die Mundhygiene wesentlich vereinfacht. Diese Behandlung nennt sich Deep Scaling und Rootplaning. Ihr Parodontologe wird dabei entscheiden, ob eine Antibiotikatherapie nötig ist und das mit Ihnen besprechen. Abstehende Kronenränder werden gekürzt und überschüssige Füllungen poliert.
Die Neubeurteilung folgt 6 Wochen nach der ersten systematischen Behandlung.
Das Evaluationsresultat bestimmt den weiteren Therapieverlauf zum Recall oder der operativen Parodontitisbehandlung.
Ziel der Behandlung ist, Ihnen eine optimale Mundhygiene zu ermöglichen und ein entzündungsfreies Parodontium wiederherzustellen und dauerhaft zu erhalten.
Tunnelisierung, Entfernung der Resttaschen, Wurzelkanalbehandlungen und Wurzelamputation bei einer offenen Trifurkation sind deshalb je nach Substanzdefekt und Restattachment nötig.
Das Zahnarzt-Zentrum bietet Ihnen alle weiterführenden parodental-chirurgischen Behandlungen an, um die Resttaschen zu entfernen und ästhetisch sowie funktionell das beste Ergebnis bei Ihnen zu erzielen.
Parodontale Lappenoperation
Die Lappen-OP ist einer der gängigsten Behandlungen, um Resttaschen zu entfernen. Dabei wird das Zahnfleisch mit 3 kleinen Schnitten vom Zahn gelöst (sogenannte Lappenbildung), das entzündliche Granulationsgewebe entfernt und die Zahnwurzeloberfläche wird auf Sauberkeit und Glätte überprüft. Nach nur einer Woche können die Nähte entfernt werden und es folgt eine Zahnreinigung.
FST (Freies Schleimhauttransplantat)
Durch die Rückbildung des Zahnfleisches wirken die Zähne sehr lang und sind gegenüber Reizen sehr empfindlich. Auch nach Abschluss einer erfolgreichen Behandlung werden mit größter Wahrscheinlichkeit die Zahnhälse frei liegen und die Zähne sensibel sein können. Wir versuchen diese Rezessionen, welche auf den Gesundschrumpfungsprozess zurückzuführenzurückzuführen sind, zu minimieren, indem eine systematische Behandlung vor der operativen durchgeführt wird.
Ihr Spezialist im Zahnarzt-Zentrum kann mit einem kleinen Stück Schleimhaut des Gaumens solche Rezessionen abdecken und das vorhandene lockere Zahnfleisch wieder straff an den Zahn mit dem Transplantat vernähen.
Gingivektomie
Hierbei wird das überschüssige Zahnfleisch operativ entfernt und durch spezielle Nahttechnik neu modelliert.
Laserbehandlung mit Softlaser
Laserbehandlungen dienen ähnlich wie Antibiotika dazu, Bakterien nicht entstehen zu lassen. Dabei wird ein spezieller Farbstoff in die Taschen injiziert, welcher von den Bakterien aufgenommen wird. Durch die Pigmentierung kann der Laser genau die befallenen Zellen belichten und die Bakterien unschädlich machen.
Regenerative Maßnahmen
Wir bieten Ihnen in enger Zusammenarbeit mit unseren Oralchirurgen zudem den Aufbau des verlorengegangenen Kieferknochens an. Je nach Schaden und Defekt kann der Knochen mittels bestimmter Proteine, Knochenersatzmaterial oder Membranen aufbauen. Hier ist eine antibiotische Therapie angezeigt, um eine Infektion des Gewebes zu verhindern.
Nach einer erfolgreichen Parodontitis-Behandlung im Zahnarzt-Zentrum erfreuen Sie sich wieder eines entzündungsfreien Mundraumes sowie des Rückganges der erhöhten Zahnbeweglichkeit.
Studie: Von der Zahnfleischentzündung zur Herzerkrankung


 Die Parodontitis ist die Erkrankung des Zahnhalteapparates (Parodontium). Dieser besteht aus dem Zahnfleisch, das Zahnzement, dem Kieferknochen sowie der Wurzelhaut. Ursache hierfür ist oft eine ungenügende Mundhygiene, die zu Plaque führt. Dieser Biofilm ist ein schmieriger Zahnbelag aus Nahrungsresten, Sekreten und Bakterien, die sich vermehren. Durch den Stoffwechsel der Bakterien entstehen toxische Stoffe, diese schädigen und reizen das Zahnfleisch und sind die Hauptursache für die Gingivitis, der sogenannten Zahnfleischentzündung. Wird der Plaque nicht täglich beim Zähneputzen entfernt, verkalkt dieser zu Zahnstein. Die Entzündung schreitet in der Tiefe fort und führt zur Bildung immer tieferen Zahnfleischtaschen und zum Abbau des Parodonts (Parodontitis).
Die Parodontitis ist die Erkrankung des Zahnhalteapparates (Parodontium). Dieser besteht aus dem Zahnfleisch, das Zahnzement, dem Kieferknochen sowie der Wurzelhaut. Ursache hierfür ist oft eine ungenügende Mundhygiene, die zu Plaque führt. Dieser Biofilm ist ein schmieriger Zahnbelag aus Nahrungsresten, Sekreten und Bakterien, die sich vermehren. Durch den Stoffwechsel der Bakterien entstehen toxische Stoffe, diese schädigen und reizen das Zahnfleisch und sind die Hauptursache für die Gingivitis, der sogenannten Zahnfleischentzündung. Wird der Plaque nicht täglich beim Zähneputzen entfernt, verkalkt dieser zu Zahnstein. Die Entzündung schreitet in der Tiefe fort und führt zur Bildung immer tieferen Zahnfleischtaschen und zum Abbau des Parodonts (Parodontitis).